胃がんの手術治療
手術は胃がんに対して最も有効で標準的な治療法です。がん細胞をすべて取り除くことで治癒を目指します。しかしながら、目に見えないレベルでがん細胞が遠方の臓器へ広がっている場合には、がんをすべて取り除くことは出来ません。
1)手術方法(アプローチ)
開腹手術と腹腔鏡手術
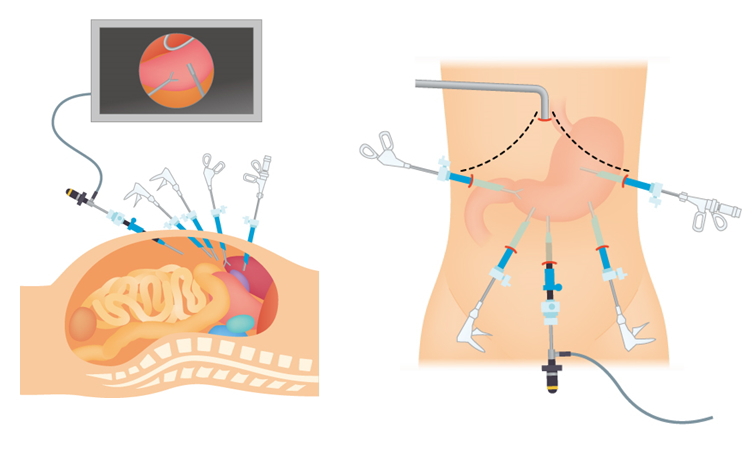
開腹手術では、上腹部に15-20 cmの切開をおき、直接臓器を手で操作して手術を行います。一方、腹腔鏡手術では、10 mm のカメラでお腹の中を見ながら、5-12 mmの創から鉗子(かんし)という道具を使って、手術を行います。胃を取り出すために、おへそを4 cm程度切開することが多いです。
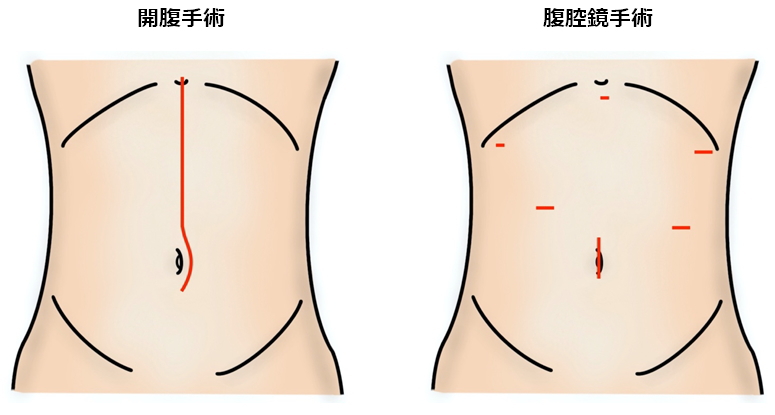
当科では腹腔鏡手術を積極的に行っています。通常のおなかを大きく開ける開腹手術に比べて、手術による体への負担が少なく、術後の回復が早いと考えられています。
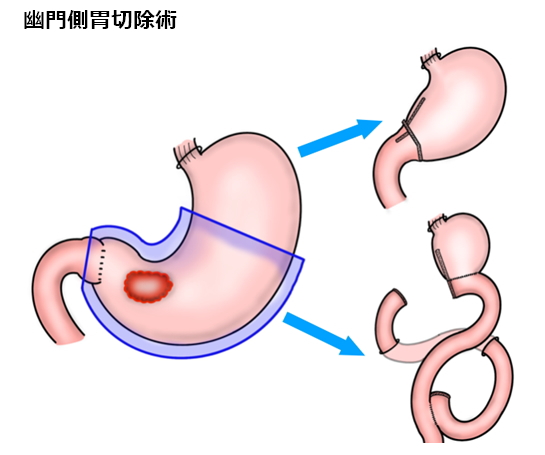
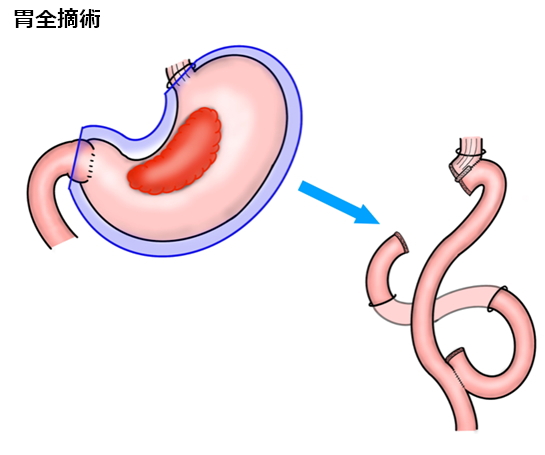
1)胃の切除範囲
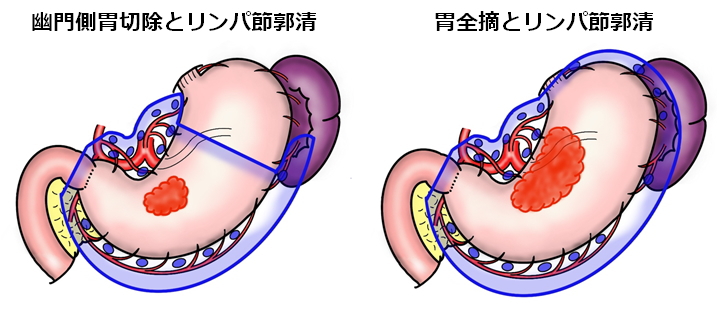
通常の胃がんの手術では、胃の出口側2/3を切除します。これを幽門側胃切除といいます。胃がんが胃の入口に近い場合には、胃を全部切除する手術(胃全摘)が必要となりますが、早期がんでは入口側の胃を切除する手術(噴門側胃切除)も行っています。
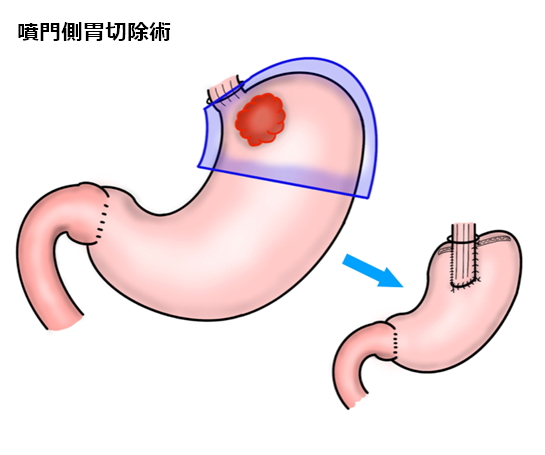
3)リンパ節郭清
胃がんがある程度進行すると、リンパ節へがん細胞が転移している可能性があります。そこで、胃がんの手術では胃の切除だけではなく、すぐ近くや少し離れたリンパ節(所属リンパ節)を一緒に切除します。その際、リンパ節転移の有無を手術前に診断することは難しいため、転移しやすいリンパ節を系統的にまとめて切除します。これをリンパ節郭清と呼びます。確実なリンパ節郭清のために、脾臓や膵臓の一部を一緒に切除する場合もあります。
1)術中出血、術後出血
手術は必ず出血が伴います。手術中、出血をコントロールしながら、手術をすすめていきます。万が一、術中、術後において貧血がすすむような出血を認めた場合、様々な検査ののち、再手術をすることがあります。
2)縫合不全
胃を切った後、腸をつなぐ部分が、くっつきが悪いことによる合併症です。通常は、食事をやめ、鼻から管をいれたり、抗生剤点滴などを行いくっつきが悪く穴があいた部分がふさがるのを待ちます。全身状態が悪くなったり、穴が大きいときは、再手術をすることがあります。
3)腸閉塞
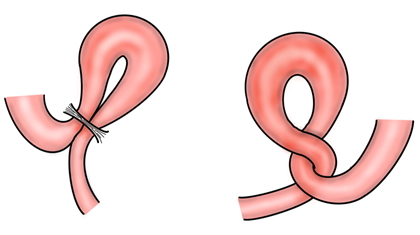
お腹の手術は癒着がつきものです。癒着が強かったり、腸がねじれたりしておきる合併症です。通常は鼻から管をいれたり、高圧酸素療法という治療で落ち着くことがおおいですが、改善を認めないときは手術することがあります。ちなみに腹腔鏡の手術は、腸閉塞の発生率が低いことが知られています。
4)吻合部狭窄、潰瘍、通過障害
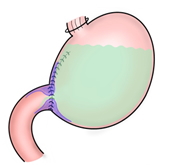
胃と腸や、食道と腸などのつなぎ目の合併症です。食事が通らなくなる症状があります。内視鏡(胃カメラ)で治療することが一般的です。
5)膵炎、膵液瘻
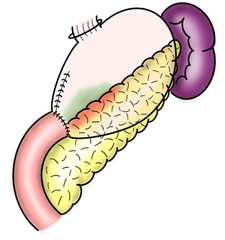
胃の裏に膵臓という臓器があります。手術の際に膵臓にダメージが及ぶと炎症をおこし、さらに膵液という液体が出てきてお腹に炎症を起こすことがあります。
6)胃がんの手術について
胃がんの手術は体にはダメージが大きく、たとえ腹腔鏡でも小手術ではありません。脳、心臓、肺、肝臓、腎臓などの全身の臓器へのダメージもあります。
7)長期的合併症について
逆流性食道炎、胆石、輸入脚症候群、内ヘルニア、残胃のがん、食事関連の合併症、消化不良、下痢、便秘、ダンピング症候群(食事が早く小腸へ流れることによる症状)、貧血、骨粗鬆症など以上の合併症の可能性があります(詳しくは担当医にお問い合わせください。また、胃外科・術後障害研究会からも情報が得られます)。

