胆嚢癌
1.胆嚢癌とは?
肝臓で分泌された胆汁が、最終的に十二指腸に排泄されるまでの通り道を『胆道』と呼び、肝内胆管、肝外胆管、胆嚢などから構成されます。胆嚢は右上腹部に位置し、肝臓と十二指腸をつなぐ肝外胆管という管の途中に繋がる袋状の臓器です。胆嚢には、肝臓から分泌された胆汁という黄色の液体が蓄えられています。食後に胆嚢が縮むことによって胆管を通って十二指腸に胆汁が流れ、食物と交じり合い、消化の役割を担っています。
胆嚢癌はこの胆嚢と胆嚢管(胆嚢と胆管を繋ぐ管)から発生する悪性腫瘍で、女性に頻度が高く(男性の1.5 ~2倍)、60才代に多くみられます。また主な発生原因として以下のような推測がされています。
胆石症
胆嚢癌の症例には高率に胆石を合併することが分かっています。胆石症の患者では胆嚢癌の発生率が1~5%といわれています。慢性炎症や胆汁成分の変化が胆嚢癌発生の原因ではないかと考えられています。
膵胆管合流異常症
胆管は十二指腸に入る直前に膵管と合流しますが、この合流形態に先天的に異常があると本来小腸へ流れるはずの膵液が胆管・胆嚢に逆流して胆管癌あるいは胆嚢癌の発生の原因となると考えられています。
2.症状
早期癌では症状が出ることは殆どありません。したがって、早期発見の難しい病気です。進行して、他の臓器(胆管、十二指腸、肝臓など)に進展すると、その程度により種々の症状が出てきます。胆嚢癌特有の症状というものではなく、他の胆嚢の病気(胆嚢炎、胆石発作など)と共通する以下のような症状です。
腹痛
上腹部、特に右側、時に背中の方に痛みが出現します。
黄疸
皮膚や眼瞼結膜(いわゆる白目)が黄色くなったり、尿の色が濃く茶色になります。皮膚がかゆくなることもあります。黄疸が強いときは 便が白っぽくなることがあります。通常は進行癌にみられる症状です。
腹部腫瘤
右上腹部にしこりを触れることがあります。
吐き気、嘔吐
胆嚢癌が隣接する十二指腸あるいは大腸に浸潤し、食物や便の通りが悪くなると、腸閉塞の症状が出現することがあります。
その他、発熱、食欲不振、体重減少など他の病気でもみられる症状があります。
3.診断・検査方法
血液検査
採血では極早期に以上が出ることはありません。すこし進行してくると黄疸や肝機能異常を指摘され、発見されることがあります。また腫瘍マーカー(CEAやCA19-9など)の数値が上昇することが多いと言われています。しかしながら、腫瘍マーカーは胆嚢癌で必ず上昇するものでもなく、また他の癌でも上昇するため、あくまで補助的な検査と考えて下さい。
画像検査
以下のような画像検査が行なわれています。
腹部超音波検査
もっとも簡便で低侵襲な検査です。しかしながら、慢性胆嚢炎との区別はむずかしく、胆嚢内部に結石が充満している場合は診断が難しくなります。
CT
放射線被爆という問題が付きまといますが、肝胆膵領域の癌においては必須の検査と言えます。胆嚢癌の診断だけではなく、肝臓に流入する動脈、門脈などの走行の確認やこれらへの浸潤の有無、肝臓や腸管などの他臓器への浸潤、リンパ節転移などの診断にも有用です。
MRI
CT検査と並び、有用な検査です。放射線被爆が無いこと、造影剤を使わずに胆道(胆管、胆嚢、膵管)などを描出することが可能です。
FDG-PET
癌の診断に有用な検査ですが、現在のところ胆嚢癌を始め胆道癌に対する保険適応はありません。この検査により、肝臓、リンパ節、肺などへの転移が診断されることがあります。
超音波内視鏡
胃カメラのような内視鏡の先に超音波の器械がついており、これにより、胃壁、十二指腸壁を通して胆嚢の超音波検査を行うものです。身体の表面から行う超音波よりも詳しく癌の深達度などを調べることが可能となります。
逆行性胆道造影(ERCP)
内視鏡を使って、十二指腸から胆管内に管を挿入し、造影剤を流し込み胆管、胆嚢を造影する検査です。これにより、胆管への浸潤の有無を調べられるほか、手術の際に必要な胆管の走行を確認することができます。
その他、発熱、食欲不振、体重減少など他の病気でもみられる症状があります。
4.臨床病期(ステージ)
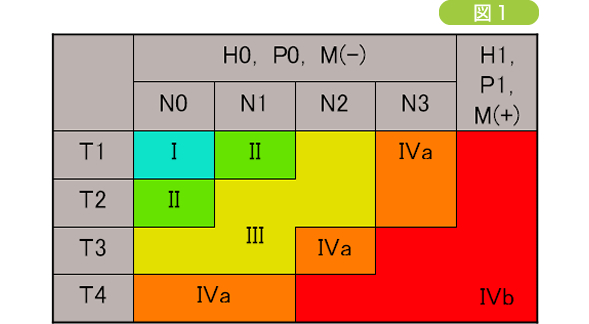
胆嚢癌がどの程度進行しているかをあらわす目安を病期といい、最も新しい胆道癌取り扱い規約(第5版)ではIからIV期に分類されています。病期の決定には、胆嚢壁や周囲への進展度(T)、リンパ節転移(N)、肝転移(H)、腹膜播種(P)、その他の遠隔転移(M)が用いられています。進展度(T)は浅い方からT1, T2, T3, T4と分類されています。
T1: 癌が胆嚢壁の一番内側の粘膜や筋層にとどまっている段階
T2: 癌が筋層を越えているが胆嚢壁内にとどまっている段階
T3: 癌が胆嚢壁の外側に露出している段階
T4: 胆嚢以外の周囲臓器・血管へ浸潤している段階
リンパ節転移(N)も近場のリンパ節から遠いものに向かってN1, N2, N3と番号が付けられており、リンパ節転移の無いものはN0と呼びます。また、肝転移(H), 腹膜播種(P)、遠隔転移(M)は、それぞれ無いものをH0, P0, M(-)と呼び、ある場合はH1, P1, M(+)と呼ばれます。これらの因子の組み合わせで進行度が決まります(図1)
5.治療
外科的手術のみが、唯一胆嚢癌を根治できる治療法です。胆嚢癌はI期の早期癌であれば胆嚢を摘出するだけで十分ですが、II期以上では胆嚢以外の臓器を合併した切除が必要となり、進行度に応じて術式は大きく変わります。また、IV期では切除しきれない、あるいは切除しても予後の改善が認められないと判断された場合、化学療法や放射線療法の適応となる場合があります。
1)手術(外科治療)
胆嚢癌は胆嚢壁内にとどまっている場合は胆嚢や肝臓の一部を切除することで比較的良好な予後が得られます。しかし、胆嚢の壁を越えて、隣接する肝臓や胆管、十二指腸、大腸などの臓器に浸潤すると、複数の臓器を合併切除する大きな手術が必要となります。また、再発のリスクも高くなります。
肝臓に転移を認める場合、胆嚢から離れたリンパ節に転移を認める場合、腹膜播種のある場合などは、切除を行っても予後の改善が認められないため、切除ではなく、化学療法あるいは放射線化学療法を行います。当科では、化学療法あるいは放射線化学療法を行い、ある程度の効果が認められ、切除可能と判断された場合には切除を行うことがあります。
(1)単純胆嚢摘出術
I期の胆嚢癌では、胆嚢を摘出するだけで良好な予後が得られます。胆嚢結石症や胆嚢ポリープという診断で腹腔鏡を用いた胆嚢の摘出術が行われ、病理検索を行った結果で偶然癌が発見された場合でも、I期であれば一般にはそれ以上の追加切除は必要ないことになります。
(2)拡大胆嚢摘出術
II期以上の胆嚢癌を疑う場合に、標準的に行われる術式です。胆嚢を含めて隣接する肝臓の一部と、所属リンパ節を一緒に切除する方法です。癌の進展度によっては総胆管を一緒に切除することもあります。
前述の、術前に確定診断に至らなかった胆嚢癌でII期以上の場合は、再度開腹して、リンパ節や肝臓の一部などの追加切除を行います。
(3)それ以上の拡大切除
病期III、IVの場合には、病変の状態によっては以下の術式が採用されることがあります。
a) 拡大肝右葉切除
胆嚢癌が肝臓に広範に浸潤した場合や、総胆管側に明らかに浸潤した場合は、肝臓の右側を主に切除する手術が行なわれます。所属リンパ節の切除や胆管の切除を伴い、さらに腸管を使って胆管を再建することになります。肝臓の切除量が大きくなるため、術前の肝機能が悪い場合には手術が出来ない場合があります。また、残る側の肝臓(左葉)を肥大させるために、術前に切除する側の肝臓(右葉)の血管を詰める治療(門脈塞栓)を行うのが一般的です。
b) 膵頭十二指腸切除
胆嚢癌は膵臓周囲のリンパ節に転移することも多く、術前に明らかに転移を認める場合や、十二指腸や膵頭部に強い浸潤を認める場合には、膵頭十二指腸切除が行われることがあります。膵臓の頭部、十二指腸、リンパ節、胆嚢や胆管が大きく切除されることになり、胆管と腸管、膵管と腸管などの吻合の数が多く、大きな手術となります。
また、これらa)とb)を同時に行う必要がある場合もあります。
(4)その他の外科治療
切除を目的に開腹を行ったが、術前に分からなかった腹膜播種(お腹の中に癌細胞が飛び散っている状態)や肝転移、遠隔リンパ節転移を認めたために、切除は行わずにそのままお腹を閉じて終了にする場合があります。これは、これまでの経験で、このような高度に進行した胆嚢癌の症例に切除を行っても予後の改善が期待出来ないためです。患者さんに大きな手術という侵襲を加えないようにして、次に記す化学療法や放射線化学療法をなるべく早期に行うためです。ただし、十二指腸や大腸に胆嚢癌が浸潤したために消化管の通過障害がある場合は症状を取るための姑息手術(バイパス手術)を行うことがあります。
2)化学療法(抗癌剤治療)、放射線治療
残念ながら根治切除が出来なかった症例、手術自体の適応が無い症例に対しては治療目的に化学療法(抗癌剤投与)あるいは放射線と化学療法の併用治療を行いますが、胆嚢癌に対しては保険適応上使える抗癌剤も少ないのが実情です。投与の方法としては、経静脈的投与、経口投与がありますが、いずれも外来で投与可能な薬です。
化学療法あるいは放射線化学療法が胆嚢癌に対してどの程度有効かは、これから検討されていく問題です。しかしながら、進行胆嚢癌の予後は非常に厳しいことにかわりはなく、我々の肝胆膵外科では、今後新たな治療法の開発に向けて、日夜研究を行っております。
補助化学療法
最近では根治切除がなされたII期以上の症例に対しても、術後に同意が得られれば再発予防の為の抗癌剤投与(補助化学療法)を半年程度行うことにしています。胆嚢癌に対する補助化学療法の有用性については、まだ明らかとはなっておりません。しかしながら、胃癌や大腸癌では補助化学療法の有用性が明らかになっており、胆嚢癌でもおそらく有用であろうと考え、現在検討を行っているところです。
3)胆道ドレナージ
進行胆嚢癌で黄疸が出現した場合、黄疸を取り除く治療のことを指します。プラスチック製のチューブを挿入する場合と金属製のステントを挿入する場合があります。術前にも黄疸を取るためにチューブを挿入することがあります。
6.予後
病期毎に手術など治療を受けた症例の5年生存率(手術をして5年後に何パーセントの人が生存しているか)が明らかになっています。
I期までの胆嚢癌の予後は良好ですが、進行するに従って予後は不良となります。
当科における手術症例の成績を示します。(図2)
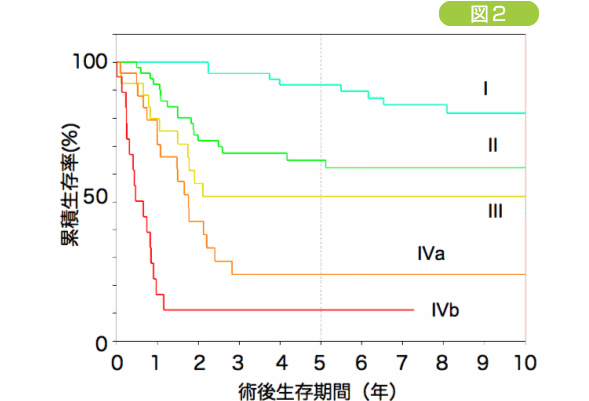
当科症例の切除後5年生存率(ステージ別)
I期 : 91.8%
II期 : 64.8%
III期 : 51.8%
IVa期 : 23.8%
IVb期 : 11.1%
7.最後に
胆嚢癌は上記のように症状が出にくいため早期発見が難しく、このため予後不良な癌の1つです。しかしながら、早期発見出来れば予後は良好と言えます。40才を越えたら、人間ドックや健診などで、年に一回の腹部超音波検査による定期検診を心がけましょう。また胆石症、胆嚢ポリープのある方はかかりつけ医での定期的な経過観察が必要です。
胆嚢癌の手術は大きな手術が必要となることがあり、全ての術式に対応出来る病院は限られています。胆嚢癌の疑いがあると言われた時には、大きな手術にも対応出来る病院に紹介してもらってください。
対象疾患
- 胆管癌
- 胆嚢癌
- 肝内胆管癌
- 肝癌(原発性・転移性)
- 肝血管腫・MFHなど
- 十二指腸乳頭部癌
- 肝内結石症
- 胆嚢・胆管結石症
- 先天性胆道拡張症、膵胆管合流異常
- 膵臓癌
- IPMN、MCN、その他の嚢胞性膵腫瘍
- 膵神経内分泌腫瘍
(インスリノーマ、グルカゴノーマなど) - 膵動静脈奇形
- 急性膵炎
- 慢性膵炎
- 脾臓疾患(ITP、脾悪性リンパ腫など)
- 腹腔鏡下膵体尾部切除術または核出術
